Techniki obrazowania medycznego
hejto.plHejto to portal dla starych ludzi, coraz więcej chodzimy po lekarzach. Chciałem zrobić małe podsumowanie podstawowych technik obrazowania medycznego, żebyście wiedzieli, co lekarze widzą (albo chcą zobaczyć) jak w Was patrzą
Ultrasonografia, USG, echo
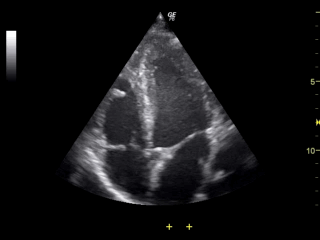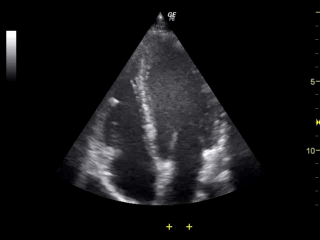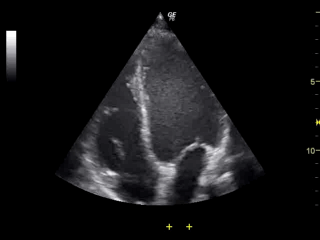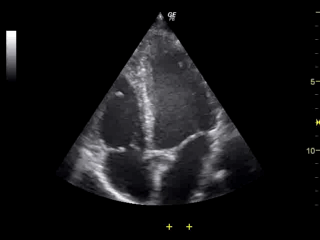 Najtańsze, najprostsze i najmniej inwazyjne badanie. Na animacji bijące serce z widoczną pracą zastawek.
Najtańsze, najprostsze i najmniej inwazyjne badanie. Na animacji bijące serce z widoczną pracą zastawek.
Zasada działania: wysyłamy bardzo krótkie impulsy dźwiękowe i rejestrujemy sygnał powrotny. Fala dźwiękowa odbija się na granicy ośrodków o różnych impedancjach akustycznych - czyli w naszym przypadku różnych tkankach. Im większa różnica impedancji (np. na granicy kości, albo pęcherzyka powietrza w jelitach), tym więcej zostaje odbite i mamy większy sygnał (jasny obraz). Co za tym idzie, wszystko co znajduje się za takim obiektem będzie dawało mniejszy sygnał.
Co widzimy: granice i jednorodność tkanek, głównie tkanek miękkich. Bardzo ładnie widać np ścięgna, niejednorodności (guzy) wewnątrz narządów, czy kształt wątroby, nerek. No i oczywiście płód. A i jeszcze jest efekt Dopplera - jeśli aparat poza intensywnością mierzy też częstotliwość fali odbitej, to możemy zmierzyć prędkość przepływu np. krwi w naczyniach.
Ograniczenia i zagrożenia: słabo widać wszystko za kośćmi - przy USG płuc czy serca lekarz celuje między żebra, USG mózgu jest możliwe wyłącznie u noworodków z niezarośniętym ciemieniem. Do tego jest niewielkie ryzyko kawitacji - przejścia niewielkiego obszaru z fazy ciekłej w gazową, po którym następuje implozja powstałego bąbla powietrza, co z kolei prowadzi do powstania szkodliwych wolnych rodników. Dla ograniczenia ryzyka powinno się unikać trzymania głowicy nieruchomo - aparaty mają funkcję stopklatki, jeśli lekarz chce coś zmierzyć lub zanalizować.
Ciekawostki: bardzo mało sygnału wraca do głowicy, więc odbiornik musi być bardzo czuły, i przez to nie może nasłuchiwać w tym samym czasie gdy nadajemy sygnał. Prędkość fali dźwiękowej w ciele człowieka to ponad 1500m/s, więc aby widzieć na 1cm (i głębiej) układ musi się przełączyć z nadawania na słuchanie poniżej 0,6ms - był to problem we wczesnych aparatach, gdzie elektronika po prostu nie nadążała. Dla głowic zewnętrznych mogliśmy dołożyć kawałek materiału o podobnej gęstości (np parafiny) i obejść to ograniczenie, jednak dla głowic wewnętrznych (domacicznych i doodbytniczych) był to pewien, no, problem, szczególnie dla pacjentów. Teraz elektronika jest dużo szybsza i nie trzeba uciekać się do takich sztuczek.
Rentgen, RTG, X-ray
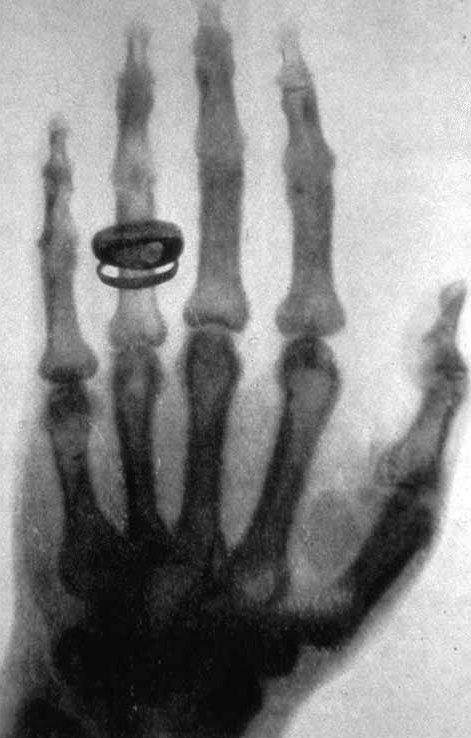 Kiedyś stosowany dużo szerzej (np. na bilansach dzieci i badaniach okresowych w pracy), dziś tylko przy wskazaniach. Na zdjęciu jedno z pierwszych zdjęć w historii, ręka Alberta von Köllikera, szwajcarskiego lekarza, który uczestniczył w demonstracji techniki. Zdjęcie często podpisuje się że to ręka Anny, żony Roentgena - takie zdjęcie też jest, ale to jest zdecydowanie ładniejsze.
Kiedyś stosowany dużo szerzej (np. na bilansach dzieci i badaniach okresowych w pracy), dziś tylko przy wskazaniach. Na zdjęciu jedno z pierwszych zdjęć w historii, ręka Alberta von Köllikera, szwajcarskiego lekarza, który uczestniczył w demonstracji techniki. Zdjęcie często podpisuje się że to ręka Anny, żony Roentgena - takie zdjęcie też jest, ale to jest zdecydowanie ładniejsze.
Zasada działania: ustawiamy w jednej linii lampę RTG, część pacjenta do zobrazowania, i matrycę (dziś cyfrową, dekadę temu jeszcze zdarzały się klisze). Tkanki pochłaniają promieniowanie rentgenowskie, więc mniej go trafia na matrycę. Współczynnik absorpcji zależy od składu atomowego i gęstości tkanki: im więcej cięższych atomów (np. wapnia w kościach) i większa gęstość, tym jest większy. Otrzymujemy obraz w negatywie, więc im większa była absorpcja promieniowania, tym jaśniej na obrazie.
Co widzimy: sumę absorpcji “na przestrzał”. Ładnie widać oczywiście złamania i przemieszczenia kości, osteoporozę (jako kawałek kości o gąbczastej strukturze), ale też guzy w płucach (obszary o wyższej absorpcji), np. w przebiegu gruźlicy. W mammografii (tak, to zwykły RTG) widać też zmiany w piersiach.
Ograniczenia i zagrożenia: po pierwsze promieniowanie. Teraz dawki są dużo niższe, ale i tak unika się robienia prześwietlenia bez wskazań. Promieniowanie jest bardzo szkodliwe dla jajników i jąder, a także dla płodu, więc tam unikamy go szczególnie, a jak musimy to zasłaniamy płaszczami z ołowiu. Po drugie widzimy obraz 2D - nie wiemy gdzie dokładnie ulokowana jest zmiana i często potrzeba dalszej diagnostyki.
Ciekawostki: czasem podaje się kontrast - związki jodu lub baru, które mają wysokie współczynniki absorpcji i lepiej uwidaczniają przewód pokarmowy, krwionośny, albo nawet obrazują pracę nerek. Stosuje się też obrazowanie śródoperacyjne (tzw. ramię C), gdzie lekarz ma podgląd na żywo, np. jak wprowadza elektrody rozrusznika. Lampą RTG jest przeważnie działo elektronowe - identyczne jak w telewizorze kineskopowym. Telewizory radzieckie, jak sławny Rubin, “świeciły” dosyć mocno, i dobrze że mama kazała siadać daleko.
Tomografia komputerowa, TK, CT, tomokomputer (tylko na Pomorzu to słyszałem xD)
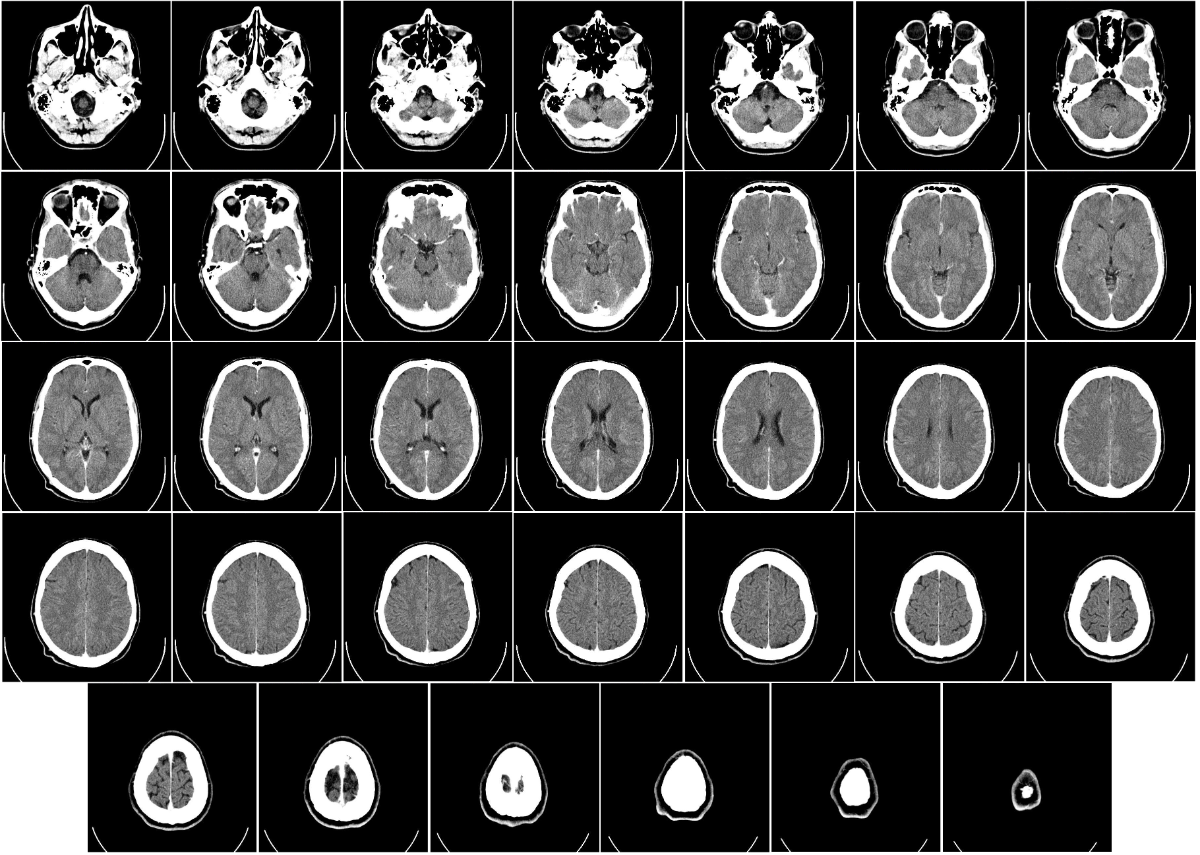 Ktoś wymyślił obrotowe RTG, i nawet je zrobił. Na zdjęciu przekroje (projekcje poprzeczne) mózgu na różnych wysokościach.
Ktoś wymyślił obrotowe RTG, i nawet je zrobił. Na zdjęciu przekroje (projekcje poprzeczne) mózgu na różnych wysokościach.
Zasada działania: RTG kręcące spiralę wokół pacjenta. Lampę i matrycę umieszczamy na obręczy, często stosujemy przesłonę, żeby naświetlać wąski wachlarz lub słupek (o tym może kiedyś rozwinę), pacjenta kładziemy na stole i równocześnie kręcimy obręczą i przesuwamy stół. Dostajemy obraz 2D (sinogram), w którym każdy kolejny rząd jest zrobiony pod trochę innym kątem, i obrazuje przekrój ciała o pewnej grubości. Potem stosując różne techniki obliczeniowe rekonstruujemy go do obrazu 3D.
Co widzimy: to samo co w klasycznym RTG, tylko w 3D. Możemy sobie pacjenta wirtualnie "przekroić" w dowolnej płaszczyźnie, możemy zrobić model 3D pokazujący wybrane tkanki na podstawie ich gęstości - oprogramowanie dostarczane razem z TK ma wgrane gotowce, wystarczy poprzesuwać parę suwaczków, żeby np. wyciąć mięśnie i kości, zostawiając same naczynia krwionośne.
Ograniczenia i zagrożenia: promieniowanie, znów, jest go jeszcze więcej niż przy RTG - o szczegółowych planuję też coś napisać. Dodatkowo zdarzają się artefakty - fałszywie widoczne obiekty np. wokół śrub, płytek, rozruszników czy innych metalowych obiektów wewnątrz pacjenta (albo na nim - klucze, obrączka itp.). Wynikają one z przybliżonych obliczeń matematycznych przy rekonstrukcji sinogramu w obraz 3D.
Ciekawostki: tak wygląda TK podczas pracy, bez założonych osłon https://youtu.be/DnWVBh5taGo
Jądrowy rezonans magnetyczny, RM, MRI, NMR
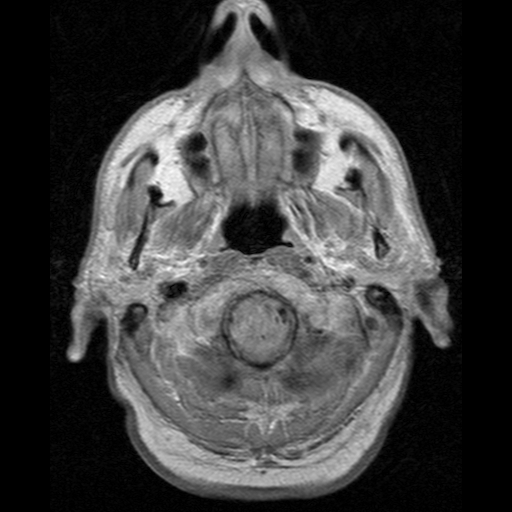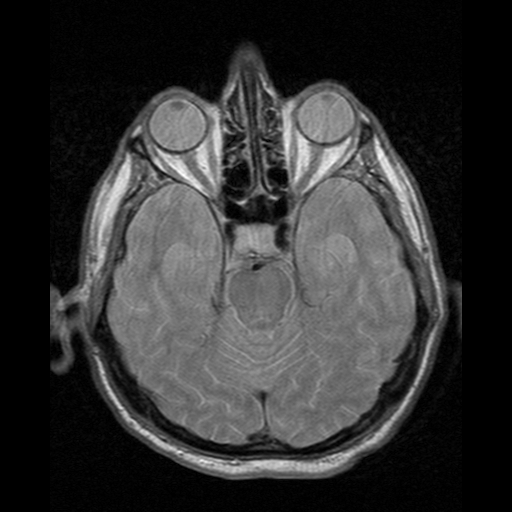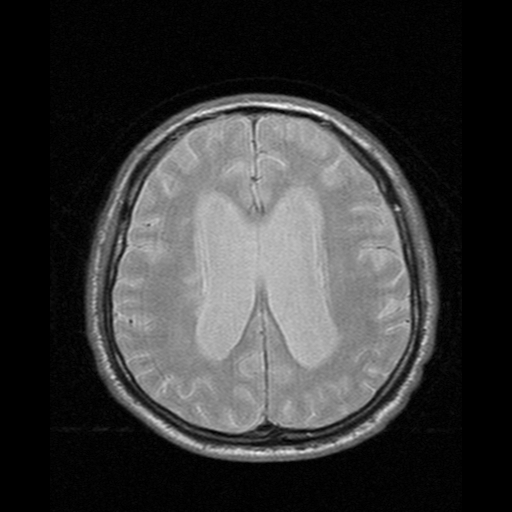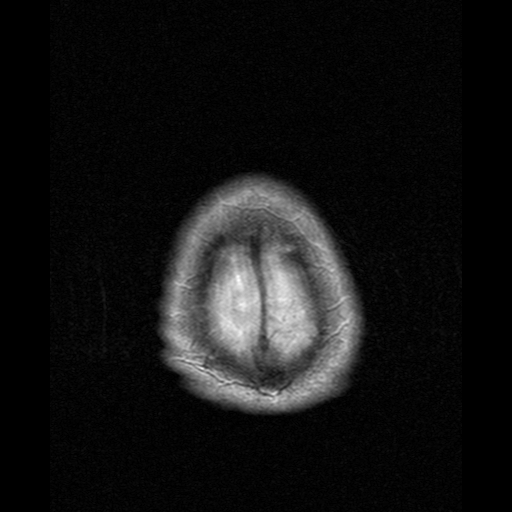 Mój konik, pisałem o nim magisterkę. Nieinwazyjne badanie, tylko znacznie droższe od TK. Na animacji również projekcje poprzeczne mózgu. Porównajcie np. jak różne obrazy dają kości, oczy czy struktury w mózgu.
Mój konik, pisałem o nim magisterkę. Nieinwazyjne badanie, tylko znacznie droższe od TK. Na animacji również projekcje poprzeczne mózgu. Porównajcie np. jak różne obrazy dają kości, oczy czy struktury w mózgu.
Zasada działania: kładziemy pacjenta w silnym, jednorodnym polu magnetycznym (przeważnie 1,5 lub 3T), co powoduje ustawienie spinu jądrowego protonów w jednym kierunku - można to rozumieć że jądra wodoru kręcą się w tę samą stronę. Następnie włączamy drugie pole magnetyczne, rotujące prostopadle do pierwszego z ustaloną częstotliwością (rezonansową, a jakże), co powoduje że jądra wpadają w precesję - wykonują ruch jak bączek pod koniec kręcenia, coraz silniej odginając się od “pionu”. Po wyłączeniu drugiego pola spiny powoli wracają do “pionu”. Drugie pole jest niejednorodne, więc różnie wpływa na protony, zależnie od ich położenia. Wykonując wiele takich “strzałów” z różnie zorientowanym polem magnetycznym jesteśmy w stanie zbudować obraz 3D. Dobra, ale co mierzymy? A pole magnetyczne wygenerowane przez te spiny, albo w momencie włączenia, albo wyłączenia drugiego pola.
Co widać: zależnie od sekwencji impulsów i momentu pomiaru, można zaobserwować zmiany funkcjonalne, zawartość wody w tkankach, rozróżnić istotę szarą od białej w mózgu, czy zlokalizować guzy. Głównie stosuje się do tkanek miękkich, ale zdarza się obrazować stawy czy kręgosłup. Jeśli zepniemy aparat z EKG, to możemy mieć świetny obraz pracy zastawek i komór serca - wymaga to wielu “strzałów” wykonanych w tym samym momencie cyklu pracy serca, więc badanie trwa długo.
Ograniczenia i zagrożenia: koszty, koszty, koszty. Musimy się odciąć od ziemskiego pola magnetycznego i zakłócaczy - pokój badań to klatka Faradaya z paroma wypustami (kable, wentylacja, chłodzenie). Magnesy chłodzi się ciekłym helem, który jest pieruńsko drogi. No i sam aparat żre prądu jak po⁎⁎⁎⁎ny, bo to wszystko elektromagnesy. Do tego hałas i czas trwania badania - elektromagnesy dudnią podczas ciągłego włączania i wyłączania, a badanie potrafi trwać nawet godzinę. Każde poruszenie się pacjenta ma wpływ na jakość obrazu. A, no i wszystkie elementy magnetyczne, jeśli obsługa ich nie zauważy i nie przykleja się do aparatu już na wejściu, to podczas badania grzeją się nieziemsko.
Ciekawostki: na Instytucie Fizyki Jądrowej PAN w Krakowie mają MRI o największym polu magnetycznym w Polsce, 9,4T. Otwór ma zaledwie 21cm, więc mieści się do niego najwyższej głowa lub kończyna, i jest wykorzystywany wyłącznie w badaniach naukowych. Z kolei na moim wydziale był MRI na stałych magnesach 0,2T, w którym miałem okazję leżeć, gdzieś mam zdjęcia.
Pozytonowa tomografia emisyjna, PET
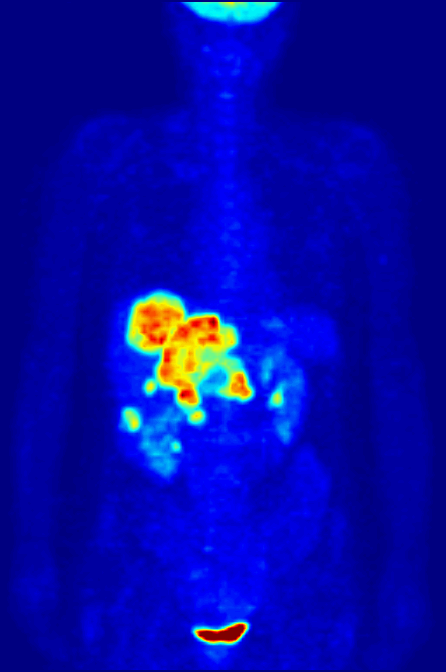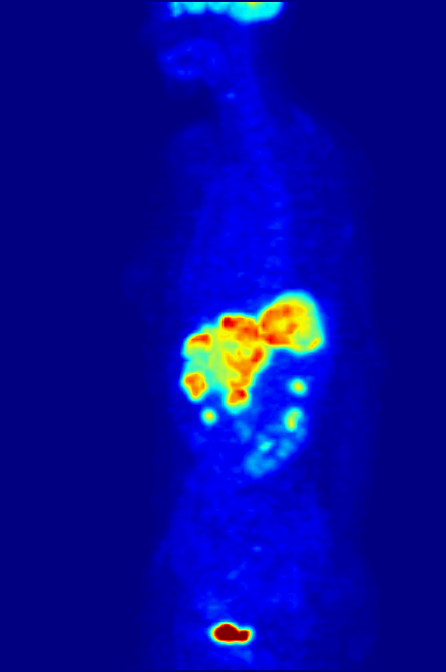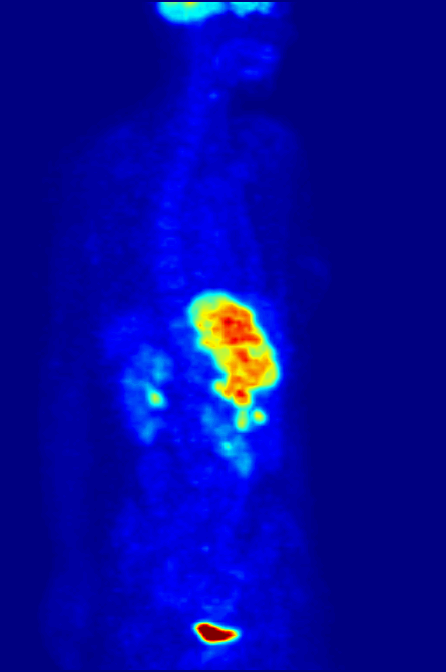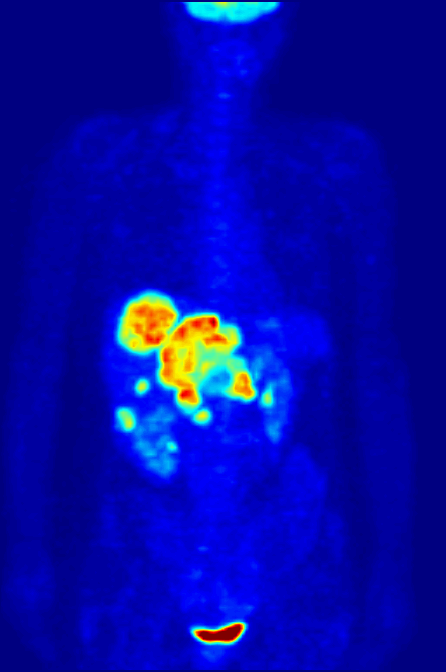 Przykład techniki z medycyny nuklearnej, czyli korzystamy z promieniotwórczych izotopów. Na animacji maksimum absorpcji fludeoksyglukozy, godzinę po podaniu.
Przykład techniki z medycyny nuklearnej, czyli korzystamy z promieniotwórczych izotopów. Na animacji maksimum absorpcji fludeoksyglukozy, godzinę po podaniu.
Zasada działania: wykorzystujemy izotopy dokonujące rozpadu β+, czyli z emisją pozytonu (antycząstki elektronu). Taki pozyton po trafieniu w elektron powoduje ich anihilację, czyli zamianę na dwa fotony o energii 511keV (zgodnie z zasadą zachowania energii i słynnym E=mc²), lecące prawie dokładnie w przeciwnych kierunkach. Czemu prawie? Bo musimy uwzględnić zasadę zachowania pędu. Detektory są ustawione tak, żeby wychwytywać tylko takie fotony, i dodatkowo “parować je” wg czasu ich przybycia, aby określić gdzie dokładnie powstały. Nie jest to dokładnie miejsce rozpadu beta plus, ale dokładność jest rzędu milimetrów.
Co widzimy: to gdzie odłożył nam się nasz izotop. Np. gdy zastosujemy fludeoksyglukozę (pochodną glukozy, zachowująca się ciele niemal identycznie) z izotopem ¹⁸F, to będziemy mieli informację gdzie najsilniej metabolizowana jest glukoza. A silny metabolizm glukozy może wskazywać na rosnącego, aktywnego guza. Można znakować też inne związki i sprawdzać jak się odkładają w organizmie, i na tej podstawie zdiagnozować choroby Parkinsona, Huntingtona, czy ocenić efekt radioterapii.
Ograniczenia i zagrożenia: promieniowanie - o ile przy RTG i CT naświetlany człowieka przez chwilę, tak przy PET wprowadźmy substancje radioaktywne do jego ciała, i pacjent sam jest zagrożeniem dla ludzi wokoło niego. Przez kilka dni powinien unikać tłumów (np. komunikacji miejskiej) i dzieci, mocz i kał powinien izolować i oddawać do zakładu medycyny nuklearnej, póki się nie oczyści z izotopu. No i koszt - wytworzenie odpowiedniego związku do wprowadzenia swoje kosztuje, i nie można go za długo przechowywać, bo izotop się rozpadnie.
Ciekawostki: aparaty PET rzadko spotyka się jako samodzielne urządzenia - częściej jako hybrydy z CT lub MRI, co pozwala przeprowadzać te badanie równocześnie i nakładać obrazy jeden na drugi.
Ciekawostka na koniec: w medycynie standardem są obrazy o 30-bitowej głębi kolorów (i osobny tryb w skali szarości 10-bit), co wymusza stosowanie specjalistycznych monitorów. Jeśli dostaliście kiedyś płytkę z wynikami np. TK, to na domowym monitorze zauważycie dużo mniejszy kontrast niż na profesjonalnym.
O mnie, a po co, a na co: jestem fizykiem medycznym z wykształcenia (i DevOpsem z przypadku). W zawodzie nie pracuję, ale te parę lat studiów ładowałem wiedzę do głowy, trochę poopowiadam, może kogoś zainteresuje.
#fizykamedyczna #obrazowanie #usg #rtg #tomograf #mri #pet